
Objawy, przyczyny, leczenie, profilaktyka angiomatozy

Plik naczyniakowatość prątkowa Jest to infekcja powodująca rozszerzenie drobnych naczyń krwionośnych skóry i narządów trzewnych. Niemal wszystkie przypadki naczyniakowatości prątkowej obserwuje się u pacjentów z obniżoną odpornością, a większość przypadków dotyczy pacjentów z AIDS. Choroba może również rozwinąć się u osób z prawidłową odpornością, ale jest to rzadkie..
U osób z HIV / AIDS choroba może powodować ciężkie zapalenie mózgu, szpiku kostnego, węzłów chłonnych, płuc, śledziony i wątroby, które mogą być śmiertelne u osób z HIV..
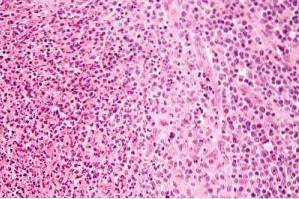
Choroba jest wywoływana przez bakterię tzw Rochalimaea henselae, który został przeklasyfikowany na Bartonella henselae. Został nazwany na cześć Diane Hensel, mikrobiologa.
Bakteryjna naczyniakowatość jest również nazywana chorobą kociego pazura, gorączką kociego pazura, regionalnym zapaleniem węzłów chłonnych i łagodną limforetytulą..
Indeks artykułów
- 1 Przyczyny naczyniakowatości prątkowej
- 1.1 Bartonella henselae
- 1.2 Bartonella quintana
- 2 Objawy
- 2.1 Zmiany skórne
- 2.2 Obszary najbardziej dotknięte
- 2.3 Ból
- 2.4 Uczestnictwo systemowe
- 2.5 Masa w jamie brzusznej
- 2.6 Jeśli dotyczy okrężnicy
- 2.7 Jeśli dotyczy centralnego układu nerwowego
- 2.8 Jeśli krtań jest zatkana
- 3 Diagnoza
- 3.1 Kroki diagnostyczne
- 4 Diagnostyka różnicowa
- 4.1 Mięsak Kaposiego
- 4.2 Ziarniniaki pyogenne
- 4.3 Brodawka peruwiańska
- 5 zabiegów
- 5.1 Badania nad leczeniem
- 6 Prognoza
- 7 Zapobieganie
- 8 Odniesienia
Przyczyny naczyniakowatości prątkowej
Angiomatoza bakteryjna jest wywoływana przez bakterie Bartonella quintana lub Bartonella henselae. Infekcja bakteryjna może wystąpić w przypadku następujących organizmów:
Bartonella henselae
- Metoda transmisji - drapanie / ugryzienie kota
- Wektor transmisji - kleszcze / pchły
Bartonella quintana
- Metoda transmisji - od jednego człowieka do drugiego
- Wektor transmisji - wszy.
Objawy
Zmiany skórne
- Jego kolor różni się w zależności od osoby (kolor ciała, fioletowy lub brak koloru)
- Na skórze może pojawić się pojedyncza zmiana lub wiele zmian (grudek)
- Zmiany przypominają naczyniaki krwionośne
- Zmienna wielkość guzków (1 mm do 10 cm)
- Na skórze mogą również występować guzki płaskonabłonkowe
- Można je również znaleźć w dużych masach
Na kończynach mogą wystąpić rozległe blaszki
- Nadmierna pigmentacja
- Nadmierne rogowacenie
Obszary najbardziej dotknięte
- Język
- Jamy ustnej i gardła
- Śluzówka jamy ustnej
- Nos
Ból
Obszary najbardziej dotknięte bólem to przedramiona i nogi (ból kości).
Uczestnictwo systemowe
- Pocenie się w nocy
- Gorączka / dreszcze
- Ogólne zużycie
- Weightloss
- Anoreksja
- Ból brzucha
- Często towarzyszą nudności i wymioty
Msza w brzuchu
Masie tej towarzyszy krwawienie w przewodzie pokarmowym..
Jeśli dotyczy okrężnicy
- Krwawa biegunka
- Skurcze brzucha
Jeśli dotyczy to ośrodkowego układu nerwowego
- Bół głowy
- Ból pleców
- Depresja
- Niepokój
- Psychoza
- Zmiany osobowości
- Nadmierna drażliwość
- Nerwoból (najczęściej dotyczy nerwu trójdzielnego)
- Drgawki
Jeśli krtań jest zatkana
Pacjent może mieć trudności z oddychaniem
Najczęstszą manifestacją sercową jest zapalenie wsierdzia. Zajęcie płuc jest rzadkie i może przybrać postać zapalenia płuc lub wysięku opłucnowego..
Powikłania neurologiczne zakażenia naczyniakowatością bakteryjną są rzadkie, a najczęstszym objawem jest encefalopatia. Objawy oczne nie są rzadkie, najczęściej są to zapalenie nerwu i siatkówki.
Diagnoza
Kroki do diagnozy
1-Pełne badanie fizykalne jest na ogół wykonywane z oceną wywiadu medycznego.
2-Tkanka jest poddawana biopsji i wysyłana do laboratorium w celu zbadania patologicznego.
3-Patolog bada biopsję pod mikroskopem. Po zebraniu wyników klinicznych i specjalnych badań tkanek patolog stawia ostateczną diagnozę. W tym celu wykorzystuje specjalne techniki, takie jak barwienie immunohistochemiczne, które pomagają wykryć obecność bakterii..
4-Dodatkowe testy mogą być konieczne, aby wykluczyć inne stany kliniczne w celu ustalenia ostatecznej diagnozy, ponieważ wiele stanów może mieć podobne objawy przedmiotowe i podmiotowe.
Diagnostyka różnicowa
Diagnostyka różnicowa naczyniakowatości prątkowej obejmuje mięsaka Kaposiego, ziarniniaka ropnego, brodawkę peruwiańską i różne naczyniaki, zwłaszcza naczyniaka nabłonkowego..
Mięsak Kaposiego
Większe znaczenie ma różnicowanie mięsaka Kaposiego, ponieważ oba stany występują zwykle u pacjentów zakażonych wirusem HIV oraz w innych stanach kompetencji immunologicznej..
Chociaż angiomatoza prątkowa jest potencjalnie uleczalna, jeśli zostanie przeoczona, wynik może być śmiertelny. W rzadkich przypadkach mięsak Kaposiego i angiomatoza prątkowa mogą współistnieć u tego samego pacjenta.
Łaty, plamki i powierzchowne płytki, które są charakterystyczne dla mięsaka Kaposiego, zwykle nie są widoczne w naczyniakowatości prątkowej. Jeśli w naczyniakowatości prątkowej pojawiają się blaszki, zmiany są słabo zdefiniowane i często przypominają zapalenie tkanki łącznej.
Cechy histopatologiczne również często pozwalają na różnicowanie między angiomatozą prątkową a mięsakiem Kaposiego. Wykrywanie ziarnistych grup bakterii jest charakterystycznym markerem naczyniakowatości prątkowej.
Oba stany mają charakter proliferacyjny naczyń krwionośnych, ale przestrzenie naczyniowe naczyniakowatości prątkowej są okrągłe, a mięsaka Kaposiego mają kształt szczeliny..
Z drugiej strony komórki śródbłonka w angiomatozie prątkowej są wielokątne, ale w mięsaku Kaposiego mają kształt wrzeciona. Szkliste krwinki często obserwowane w mięsaku Kaposiego są nieobecne w naczyniakowatości prątkowej..
Pyogenne ziarniniaki
Ziarniniaki pyogenne mogą być klinicznie nie do odróżnienia od naczyniakowatości prątkowej. Pyogenne zmiany ziarniniakowe są jednym z głównych objawów klinicznych naczyniakowatości prątkowej i mogą również przypominać te histopatologicznie..
Ziarniniak pyogenny jest zwykle pojedynczy, chociaż opisywano zmiany zgrupowane, a także zmiany szeroko rozsiane.
W naczyniakowatości prątkowej zmiany są często liczne i mają zmienną morfologię, chociaż mogą wystąpić pojedyncze zmiany..
Histopatologia jest inna. Neutrofile w ziarniniaku ropotwórczym są obecne tylko w zmianach erodowanych lub owrzodzonych. Kliniczne i histopatologiczne podobieństwa między angiomatozą prątkową a ziarniniakiem ropotwórczym motywowały do badań dotyczących możliwego podobieństwa przyczyny, ale żadne z nich nie było pozytywne..
Brodawka peruwiańska
Brodawka peruwiańska występuje endemicznie w niektórych częściach Peru i sąsiednich krajach andyjskich, a rozpoznanie należy rozważyć tylko wtedy, gdy pacjent odwiedził obszary endemiczne..
Jest to spowodowane przez Bartonella bacilliformis; może przypominać angiomatozę bakteryjną, ponieważ zmiany są grudkami lub guzkami, niektóre są uszypułowane, często naczyniakowate lub krwotoczne. Zmiany w brodawce peruwiańskiej są na ogół liczne i obejmują twarz, kończyny i błony śluzowe..
Biopsja brodawek peruwiańskich, chociaż wykazuje cechy angioproliferacji, nie zawiera gęstego nacieku neutrofilowego. Plik Bartonella bacilliformis można zobaczyć w cytoplazmie komórek śródbłonka.
Nowotwory naczyniowe, zwłaszcza naczyniak nabłonkowy (rozrost angiolimfoidalny z eozynofilią) mogą powodować trudności diagnostyczne w diagnostyce klinicznej.
Pojedyncze lub liczne guzki skórne lub podskórne zlokalizowane są głównie na skórze głowy i twarzy. Eozynofilia krwi obwodowej jest zwykle obecna w naczyniaku nabłonkowym.
W biopsji dochodzi do proliferacji małych i średnich naczyń krwionośnych, często wykazujących zrazikową strukturę. Kanały naczyniowe wyłożone są powiększonymi komórkami śródbłonka (epitelioidami). Naciek okołonaczyniowy składa się głównie z limfocytów i granulocytów kwasochłonnych, a nie z neutrofili..
Zabiegi
Infekcję bakteryjną można leczyć antybiotykami. Podawanie tych leków może normalnie powodować zmniejszenie i zniknięcie guzów, co prowadzi do pełnego wyzdrowienia..
Zwykle może to zająć więcej niż miesiąc. Jednak terapia lekowa musi trwać kilka miesięcy. Jeśli podstawowego niedoboru odporności nie można wyleczyć, prawdopodobne są nawroty. W takich przypadkach antybiotykoterapia zostanie wznowiona lub przepisana na całe życie.
Ponieważ guzy w większości przypadków dobrze reagują na antybiotykoterapię, operacja ich usunięcia jest rzadko konieczna. Ważna jest dalsza opieka obejmująca regularne badania i kontrole.
Studia nad lecznictwem
Pomimo swoich właściwości bakteriostatycznych, według badań erytromycyna wykazała dramatyczny wpływ na angiomatozę prątkową, ponieważ znacząco hamuje proliferację komórek mikronaczyniowych skóry indukowaną przez oba szczepy (Bartonella quintana i Bartonella henselae).
Wydaje się, że doksycyklina i gentamycyna nie mają takiego efektu. Dane te wskazują, że erytromycyna, niezależnie od jej unikalnego działania bakteriostatycznego, znacznie hamowała proliferację komórek śródbłonka, co może być wskazówką do jej skuteczności w zwalczaniu naczyniakowatości prątkowej..
Lekarze zwykle podają erytromycynę w dawce 2,0 g doustnie (najczęściej 500 mg 4 razy dziennie). Stosuje się go dożylnie w przypadku nietolerancji ze strony przewodu pokarmowego lub gdy spodziewane jest większe wchłanianie.
Niektórzy lekarze zalecają klarytromycynę (250 mg dwa razy dziennie doustnie) lub azytromycynę (1,0 g pojedynczej dawki dobowej). Klarytromycyna ma mniej żołądkowo-jelitowych skutków ubocznych. Stężenia klarytromycyny i azytromycyny w skórze po podaniu doustnym są wyższe niż erytromycyny.
Stwierdzono również, że doksycyklina jest skuteczna i może być podawana doustnie lub dożylnie. Lekarz może przepisać 100 mg doksycykliny dwa razy dziennie.
U pacjentów z obniżoną odpornością z poważnymi chorobami zagrażającymi życiu zaleca się terapię skojarzoną z dodatkiem ryfampicyny do erytromycyny lub doksycykliny..
W przypadku stosowania fluorochinolonów, trimetoprymu-sulfametoksazolu i cefalosporyn o wąskim spektrum obserwowano niepowodzenia leczenia..
Podobne schematy przeciwbakteryjne stosuje się w przypadku pozaszkórnego zajęcia naczyniakowatości prątkowej. Leczenie zależy od dotkniętego narządu.
Prognoza
Rokowanie w przypadku angiomatozy prątkowej jest bardzo dobre, ponieważ pacjenci na ogół dobrze reagują na leczenie antybiotykami, a zmiany we wszystkich dotkniętych chorobą układach narządów zostają przywrócone po wyleczeniu..
Na skórze mogą pozostać tylko lekko stwardniałe przebarwienia. Opóźniona terapia lub jej brak powoduje, że angiomatoza jest stanem zagrażającym życiu.
Aby uniknąć nawrotów, należy leczyć stan obniżonej odporności. Jeśli nie jest to możliwe, zwykle dochodzi do nawrotu naczyniakowatości prątkowej.
Zapobieganie
Obecne badania medyczne nie ustaliły sposobu zapobiegania naczyniakowatości prątkowej. Jednak każdy środek zapobiegający zakażeniu wirusem HIV pomaga również zapobiegać angiomatozie prątkowej..
Koty, kocie pchły i wszy mogą przenosić angiomatozę bakteryjną. Dlatego należy unikać kontaktu z nieznanymi kotami, a znane koty należy regularnie odrobaczać..
Zaleca się odpowiednią higienę osobistą, a także utrzymywanie w czystości odzieży do użytku osobistego i pościeli. Jeśli inwazja wszy zostanie wykryta w domu, szkole lub pracy, należy ją natychmiast leczyć.
Bibliografia
- Neal (2014). Bacillary Angiomatosis. Uniwersytet / Kirksville College of Osteopathic Medicine. Odzyskany z: atsu.edu.
- Personel Mddk (2016). Bacillary Angiomatosis. Mddk Online Medical Doctor. Odzyskany z: mddk.com.
- Christopher D.M. Fletcher (2015). Bacillary Angiomatosis. Redakcja DoveMed. Odzyskany z: dovemed.com.
- Zespół Symptoma (2013). Bacillary Angiomatosis. Symptoma. Odzyskane z: symptoma.com.
- Witold Kamil Jacyk (2016). Bacillary Angiomatosis. Pierwsza linia komunikacji medycznej. Odzyskany z: mdedge.com.


Jeszcze bez komentarzy