
Przewlekłe objawy stresu, przyczyny, czynniki ryzyka, leczenie

Plik chroniczny stres jest to rodzaj zaburzenia przystosowawczego charakteryzującego się niezdrową reakcją emocjonalną i behawioralną na dającą się zidentyfikować i przedłużającą się sytuację stresową. Różni się od lęku tym, że nie można w nim zidentyfikować bodźca stresującego.
Stres to adaptacyjna reakcja naszego organizmu na nadmierne zapotrzebowanie ze strony otoczenia lub sytuację o dużym ładunku emocjonalnym. Sytuacje stresujące mogą być zarówno negatywne, jak i pozytywne, na przykład mogą powodować ten sam stres, aby pojawić się na ważnym egzaminie i wziąć ślub.

Ta umiejętność pozwala nam przygotować się do reagowania na stresujące bodźce. Aby to zrobić, musisz najpierw zdać sobie sprawę z sytuacji. Jeśli zidentyfikujemy bodziec jako stresujący, nastąpi aktywacja układu neuroendokrynnego i wyemitowana zostanie odpowiedź neurofizjologiczna, charakteryzująca się wzrostem poziomów aktywacji.
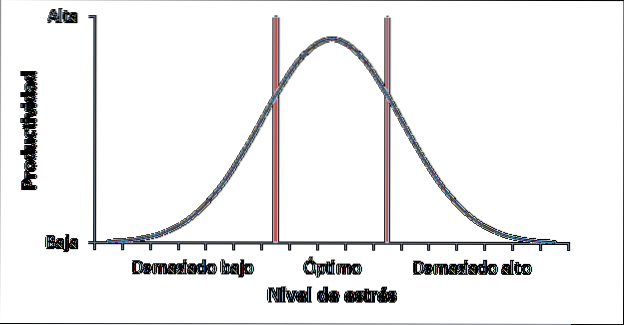
Po osiągnięciu średniego poziomu stresu nasze działanie w obliczu stresującej sytuacji będzie optymalne, ale jeśli sytuacja stresowa będzie się utrzymywać przez długi czas, nasz układ neuroendokrynny jest wyczerpany, stres przestaje być adaptacyjny i pojawia się stres chroniczny (patrz Rysunek 1).
Poziom stresu niezbędny do osiągnięcia optymalnego poziomu i przewlekłego stresu zależy od wielu zmiennych (kontekst, osobowość, rodzaj bodźca); dlatego różni się w zależności od osoby.
Indeks artykułów
- 1 Charakterystyka przewlekłego stresu
- 2 Objawy przewlekłego stresu
- 3 Przebieg i rokowanie
- 4 Kto może cierpieć na chroniczny stres?
- 5 Czynniki ryzyka lub czynniki chroniące
- 5.1 Indywidualne
- 5.2 Społeczne
- 6 Leczenie
- 6.1 Leczenie psychoterapeutyczne
- 7 Referencje
Charakterystyka przewlekłego stresu
Emocjonalna i behawioralna reakcja na chroniczny stres musi nastąpić w ciągu 3 miesięcy po wystąpieniu stresującej sytuacji i musi mieć dużą intensywność.
To zaburzenie obejmuje następujące objawy (zgodnie z DSM-V):
- Większy dyskomfort niż oczekiwano w odpowiedzi na stresujący bodziec.
- Znaczne pogorszenie aktywności społecznej i zawodowej (lub akademickiej).
Mówiąc o przewlekłym stresie, powyższe objawy muszą utrzymywać się dłużej niż 6 miesięcy. Ważne jest, aby wyjaśnić, że te objawy nie powinny odpowiadać na reakcję żałobną, ponieważ w takim przypadku byłaby to normalna reakcja, a nie nieprzystosowa- na..
Przewlekłe objawy stresu
Osoby cierpiące na chroniczny stres mogą odczuwać następujące objawy:
- Przygnębiony nastrój, smutek.
- Problemy z oddychaniem.
- Ból w klatce piersiowej.
- Lęk lub zmartwienie.
- Poczucie niezdolności do radzenia sobie z problemami.
- Trudności w wykonywaniu codziennych czynności.
- Nie możesz planować z wyprzedzeniem.
Przebieg i prognozy
Większość objawów ustępuje i często znika wraz z upływem czasu i eliminacją czynników stresogennych, bez konieczności stosowania jakiegokolwiek leczenia.
Jednak gdy stres staje się przewlekły, jest to trudniejsze, ponieważ może ułatwiać pojawienie się innych zaburzeń, takich jak depresja lub lęk, a nawet promować używanie substancji psychoaktywnych.
Kto może cierpieć na chroniczny stres?
Szacuje się, że od 5 do 20% populacji, której towarzyszą problemy psychologiczne, cierpi na zaburzenia adaptacyjne (do których zalicza się chroniczny stres). U dzieci i młodzieży odsetek ten wzrasta, osiągając 25-60%.
Przewlekły stres można odczuwać w każdym wieku, chociaż jest on szczególnie powszechny u dzieci i młodzieży i obojętnie dotyka kobiety i mężczyzn.
Przypadki przewlekłego stresu występują na całym świecie, ale sposób, w jaki te przypadki się ujawniają i sposób ich badania różni się znacznie w zależności od kultury.
Ponadto przypadki chronicznego stresu są częstsze w kulturach znajdujących się w niekorzystnej sytuacji lub w krajach rozwijających się. Podobnie częściej występują w populacjach o niskim poziomie społeczno-ekonomicznym..
Czynniki ryzyka lub ochronne
Istnieje wiele czynników lub zmiennych, które mogą zwiększać lub zmniejszać prawdopodobieństwo wystąpienia zaburzeń adaptacyjnych, chociaż nie jest znana żadna zmienna, która sama w sobie determinuje pojawienie się tego zaburzenia..
Zmienne mogą być:
Osoby indywidualne
Indywidualne zmienne, które mogą wpływać na rozwój zaburzenia adaptacyjnego, to te, które wpływają na sposób, w jaki osoba postrzega i radzi sobie (radzenia sobie) w sytuacjach stresowych. Te zmienne obejmują:
- Uwarunkowania genetyczne. Niektóre genotypy mogą sprawić, że jednostka będzie miała większe predyspozycje lub podatność na stresujące sytuacje.
- Umiejętności społeczne. Osoby o lepszych umiejętnościach społecznych będą mogły szukać niezbędnego wsparcia w swoim środowisku.
- Inteligencja. Mądrzejsi ludzie opracują skuteczniejsze strategie radzenia sobie ze stresującą sytuacją.
- Elastyczność poznawcza. Elastyczne osoby lepiej dostosują się do sytuacji i nie będą postrzegać ich jako stresujących.
Społeczny
Środowisko społeczne jest bardzo ważne zarówno jako czynnik ryzyka, jak i obrońca, ponieważ może być kolejnym narzędziem radzenia sobie ze stresem, ale może również prowadzić do pojawienia się pewnych stresorów (rozwód, znęcanie się, zastraszanie). Główne zmienne społeczne to:
- Rodzina: może stanowić silną barierę ochronną przed stresem, jeśli istnieją dobre relacje rodzinne, ale może być również stresująca, jeśli jest to rodzina nieuporządkowana lub o szczególnie autorytarnych stylach edukacyjnych. Należy pamiętać, że nie jest też wygodnie dzielić cały stres z rodziną, ponieważ może to zniszczyć rdzeń rodziny..
- Grupa rówieśnicza: przyjaciele (lub koledzy) w okresie dojrzewania i partner w wieku dorosłym mają duży wpływ na nasze życie. Podobnie jak w przypadku rodziny, mogą one stanowić zarówno czynniki ryzyka, jak i czynniki chroniące. Ale w przeciwieństwie do tego, co stało się z rodziną, możemy wybierać ludzi wokół nas, dlatego ważne jest, aby rozpoznać, kiedy stanowią one czynniki ryzyka i wyeliminować ich z naszego życia, jeśli to konieczne..
Leczenie
Projekt zabiegu będzie zależał od wielu czynników, wśród których warto podkreślić:
- wiek osoby.
- Twój ogólny stan i historia medyczna.
- Specyficzne objawy, na które cierpisz.
- Jeśli masz jakikolwiek podtyp zaburzenia.
- Tolerancja lub podatność osoby na określone leki lub terapie.
Zaleca się stosowanie multimodalnych terapii holistycznych obejmujących ważne obszary życia pacjenta, np. Można łączyć psychoterapię, terapię rodzinną, modyfikację zachowania, restrukturyzację poznawczą i terapię grupową.
Wszystkie zabiegi mają ten sam cel:
- Złagodzić objawy, które już się pojawiają, w przypadku których techniki relaksacyjne mogą być bardzo pomocne.
- Naucz tę osobę i zaoferuj jej wsparcie, aby jak najlepiej poradzić sobie z obecną stresującą sytuacją i możliwymi przyszłymi sytuacjami.
- Wzmocnij i, jeśli to konieczne, zrestrukturyzuj środowisko społeczne. W tym celu należy stworzyć nowe więzi, a istniejące wzmocnić, zaczynając od stworzenia zdrowej relacji psycholog-pacjent..
- Zidentyfikuj indywidualne czynniki, które mogą sprzyjać lub utrudniać rozwój zaburzenia i przestrzeganie zaleceń terapeutycznych.
- Postępuj zgodnie z konserwacją, aby ocenić postęp pacjenta.
Ze względu na charakter leczenia, psychologicznego lub psychofarmakologicznego, zaleca się rozpocząć od psychoterapii i zacząć od leków psychoaktywnych tylko wtedy, gdy jest to konieczne, ale zawsze kontynuując psychoterapię.
Leczenie psychoterapeutyczne
Istnieją bardzo zróżnicowane metody leczenia, ale skupimy się na terapii poznawczo-behawioralnej i terapii systemowej, ponieważ są one najczęściej stosowane.
Terapia poznawczo-behawioralna
Podejście to ma na celu nauczenie pacjenta rozwijania własnych narzędzi rozwiązywania problemów, poprawy komunikacji oraz radzenia sobie z impulsami, złością i stresem..
Interwencja koncentruje się na modyfikacji myśli i zachowań w celu ulepszenia strategii radzenia sobie. Podejście to obejmuje szeroką gamę technik, takich jak między innymi biofeedback, rozwiązywanie problemów, restrukturyzacja poznawcza, techniki relaksacyjne..
Terapia ogólnoustrojowa
Do najczęściej stosowanych terapii ogólnoustrojowych należą:
- Terapia rodzinna. Terapia ta ma na celu modyfikację niezbędnych aspektów w rodzinie, aby stała się czynnikiem ochronnym. W tym celu promowana jest wiedza na temat problemu pacjenta, komunikacja i interakcja między członkami rodziny oraz wzajemne wsparcie..
- Terapia grupowa. Ten rodzaj terapii jest zwykle wykonywany, gdy stan pacjenta się poprawia. Może to być bardzo przydatne, ale należy zachować ostrożność, ponieważ może spowodować, że pacjent nie zidentyfikuje swojej odpowiedzialności za problem, a zatem nie będzie pracował nad wyzdrowieniem, ponieważ uważa, że nie jest zależny od siebie..
Leczenie psychofarmakologiczne
Leki psychotropowe są wskazane tylko w przypadkach szczególnie opornych na psychoterapię oraz w ciężkich przypadkach (np. Podtypy zaburzeń adaptacyjnych z lękiem lub depresją), ale zawsze powinna im towarzyszyć psychoterapia.
Ważne jest, aby przyjmować lek tylko wtedy, gdy przepisuje go lekarz i w dawkach wskazanych przez lekarza, ponieważ wybór leku psychoaktywnego do zażywania zależy od wielu czynników. Na przykład nie wszystkie leki przeciwdepresyjne mają takie same skutki, a zażywanie niewłaściwego leku psychoaktywnego (lub w złej dawce) może być bardzo niebezpieczne, a nawet może powodować inne zaburzenia..
W przypadku przewlekłego stresu leki przeciwlękowe lub przeciwdepresyjne są zwykle wstępnie rejestrowane w zależności od objawów pacjenta. Tylko wtedy, gdy niepokój jest bardzo intensywny, można wskazać małe dawki leków przeciwpsychotycznych. W szczególnych przypadkach, w których występuje znaczące zahamowanie lub izolacja, leki psychostymulujące (na przykład amfetaminy) mogą również zostać wstępnie zarejestrowane.
Bibliografia
- Batlle Vila, S. (2007–2009). Zaburzenia adaptacyjne. Magister Paidopsychiatrii. Barcelona: Uniwersytet Autonomiczny w Barcelonie.
- Carlson, Neil (2013). Fizjologia zachowania. Osoba. s. 602-606. ISBN 9780205239399.
- González de Rivera i Revuelta, J. (2000). ZABURZENIA ADAPTACYJNE I STRESOWE. Wirtualny Kongres Psychiatrii. Pobrane 2 marca 2016 r. Z psiquiatria.com.
- Holmes, T. i Rahe, R. (1967). Skala oceny dostosowania społecznego. J. Psychoson. Wołowina., 213-218.
- MedlinePlus. (3 października 2014). Encyklopedia medyczna. Uzyskane z zaburzenia przystosowania.
- Perales, A., Rivera, F. i Valdivia, Ó. (1998). Zaburzenia adaptacyjne. W H. Rotondo, Podręcznik psychiatrii. Lima: UNMSM. Uzyskany z sisbib.unmsm.edu.pe.
- psychomed. (s.f.). DSM-IV. Uzyskane z Adaptive Disorders psicomed.net.
- Rodríguez Testal, J. F., & Benítez Hernández, M. M. (s.f.). Zaburzenia adaptacyjne. Psychopatologia kliniczna. Sewilla: Uniwersytet w Sewilli.



Jeszcze bez komentarzy