
Charakterystyka Helicobacter pylori, morfologia, siedlisko
Helicobacter pylori jest to Gram-ujemna helikalna bakteria, biorąca udział w rozwoju zapalenia żołądka, wrzodach trawiennych i związanych z rakiem żołądka. Został odkryty w 1983 roku przez australijskich patologów Robin Warren i Barry Marshall podczas badania błony śluzowej żołądka z ludzkich żołądków..
Marshall nawet eksperymentował na sobie, spożywając materiał skażony bakteriami, gdzie odkrył, że wywołuje to zapalenie żołądka, i był w stanie zweryfikować obecność bakterii we własnej biopsji żołądka. Potwierdził również, że zareagował na antybiotykoterapię.
W ten sposób obalili stare teorie, które głosiły, że zapalenie żołądka było spowodowane spożywaniem pikantnych potraw lub stresem. Z tego powodu w 2005 roku Warren i Marshal otrzymali Nagrodę Nobla w dziedzinie medycyny..
Indeks artykułów
- 1 Charakterystyka ogólna
- 2 Siedlisko
- 3 Czynniki zjadliwości
- 3.1 Wici
- 3.2 Kleje
- 3.3 Lipopolisacharydy (LPS)
- 3.4 Ureaza
- 3.5 Wakuolizująca cytotoksyna (VacA)
- 3.6 Cytotoksyna (CagA)
- 3.7 Dysmutaza ponadtlenkowa i katalaza
- 3.8 Indukowalna syntaza tlenku azotu (iNOS):
- 3.9 Fosfolipazy, lipazy i mukinazy
- 4 Taksonomia
- 5 Morfologia
- 6 Diagnoza
- 6.1 - Metody inwazyjne
- 6.2 - Metody nieinwazyjne
- 7 Cykl życia
- 8 Patogenesis
- 8.1 Infiltracja zapalna
- 9 Patologia
- 10 Objawy kliniczne
- 11 Zaraza
- 12 Leczenie
- 13 References
Ogólna charakterystyka
Ze względu na duże podobieństwo do rodzaju Campylobacter początkowo nazywano go Campylobacter pyloridis a następnie Campylobacter pylori, ale potem został przeklasyfikowany do nowego gatunku.
Infekcja wg Helicobacter pylori ma szeroką dystrybucję w wielu głównie słabo rozwiniętych krajach i jest jedną z najczęstszych infekcji u ludzi, która zwykle występuje od dzieciństwa.
Uważa się, że gdy mikroorganizm zostanie nabyty po raz pierwszy, może utrzymywać się latami lub przez całe życie, w niektórych przypadkach bezobjawowych..
Z drugiej strony żołądek nie wydaje się być jedynym miejscem, w którym może przebywać mikroorganizm, uważa się, że H. pylori może utrwalić się w jamie ustnej przed kolonizacją żołądka.
Podobnie możliwe jest, że plik H. pylori obecny w jamie ustnej może po leczeniu ponownie zakażać żołądek. Jest to wzmocnione odkryciem, że niektóre bezobjawowe dzieci wyizolowały ten mikroorganizm z płytki nazębnej..
Jednak mimo infekcji Helicobacter pylori u niektórych osób przebiega bezobjawowo, nie jest nieszkodliwa, gdyż jest związana z 95% wrzodami dwunastnicy, 70% wrzodami trawiennymi i 100% przewlekłym zapaleniem błony śluzowej żołądka o umiejscowieniu antralnym.
Co więcej, Helicobacter pylori został sklasyfikowany jako czynnik rakotwórczy klasy I przez Międzynarodową Agencję Badań nad Rakiem ze względu na związek między infekcją a rakiem żołądka.
Siedlisko
Helicobacter pylori znaleziono u następujących żywicieli: człowieka, małpy i kotów.
Ta bakteria wymaga mikroaerofilnej atmosfery (10% COdwa, 5% Odwa i 85% Ndwa) do uprawy, przy czym żelazo jest niezbędnym pierwiastkiem do wzrostu i metabolizmu.
Optymalna temperatura wzrostu wynosi od 35 do 37 ° C, chociaż niektóre szczepy mogą rozwijać się w temperaturze 42 ° C. Podobnie, pewien stopień wilgotności sprzyja jego rozwojowi..
Helicobacter pylori rośnie wolno w laboratorium i może wymagać od 3 do 5 dni, a nawet do 7 dni, aby kolonia stała się widoczna w pożywce.
Do jej posiewu można użyć nieselektywnych pożywek z dodatkiem krwi..
Z drugiej strony, Helicobacter pylori charakteryzuje się mobilnością, a ze względu na swój spiralny kształt pozwala na ruchy spirali tak, jakby były wkręcane. Pomaga to przejść przez śluz żołądkowy..
Jest również katalazododatni i oksydazo-dodatni oraz jest świetnym producentem ureazy, która pełni istotną funkcję dla mikroorganizmu. Ureaza pozwala jej przetrwać w środowiskach o kwaśnym pH, wytwarzając amoniak, który pomaga alkalizować pH.
Mikroorganizm do wzrostu potrzebuje pH od 6 do 7. Aby to zrobić, oprócz użycia ureazy, jest instalowany do życia poniżej błony śluzowej żołądka, gdzie śluz żołądka chroni go przed ekstremalną kwasowością światła żołądka (pH 1,0 - 2,0).
Z drugiej strony proteazy wydalane przez bakterie modyfikują śluz żołądkowy, zmniejszając możliwość dyfuzji kwasu przez śluz..
Czynniki zjadliwości
Wici
Ruch bakterii stanowi czynnik zjadliwości, ponieważ pomaga kolonizować śluzówkę żołądka.
Adhezyny
Bakterie zawierają hemaglutyninę pilis i fimbrial, które działają na przyleganie drobnoustroju do komórek żołądka i dwunastnicy.
Adherencja to strategia dla bakterii, która opiera się perystaltyce warstwy śluzowej, w której przebywają, aby później migrować do komórek nabłonka.
Z drugiej strony, specyficzne hemaglutyniny kwasu sialowego na powierzchni błony śluzowej opóźniają przyleganie i wchłanianie H. pylori.
Lipopolisacharydy (LPS)
Jest endotoksyczny jak LPS innych bakterii Gram-ujemnych. Oczyszczony antygen może wywoływać apoptozę.
Ureaza
Bakterie wykorzystują produkcję ureazy do rozkładania mocznika na amoniak i dwutlenek węgla..
Takie działanie pozwala mu utrzymać wokół siebie zasadowe pH, a tym samym uniknąć zniszczenia go przez kwas solny w żołądku, gwarantując jego przetrwanie..
Ta właściwość jest kodowana przez gen Ura A..
Wakuolizująca cytotoksyna (VacA)
Jest to białko, które tworzy wakuole w komórkach nabłonka żołądka, dlatego tkanka owrzodzi. Jest kodowany przez gen VacA.
Cytotoksyna (CagA)
Szczepy z genem CagA są bardziej zjadliwe. Są one związane z ciężkim zapaleniem błony śluzowej żołądka, zanikowym zapaleniem błony śluzowej żołądka, zapaleniem dwunastnicy i / lub rakiem żołądka.
Ta cytotoksyna CagA zwiększa proliferację komórek żołądka bez apoptozy, prowadząc do zmiany w normalnym wzorcu odnowy nabłonka żołądka..
Dysmutaza ponadtlenkowa i katalaza
Jest to niezbędne do ochrony neutrofili przed śmiercią zależną od O2.
Działa poprzez rozkładanie nadtlenku wodoru, metabolitu toksycznego dla bakterii.
Indukowalna syntaza tlenku azotu (iNOS):
Bakterie indukują iNOS i makrofagi in vitro.
Odkrycie to sugeruje, że wysoka produkcja tlenku azotu w wyniku indukcji tej syntazy, w połączeniu z aktywacją immunologiczną, uczestniczy w uszkodzeniu tkanki..
Fosfolipazy, lipazy i mucynazy
Pozwalają na inwazję drobnoustroju pod błonę śluzową żołądka, a następnie modyfikują śluz tak, aby działał jak wodoodporna warstwa chroniąca go przed działaniem kwasu żołądkowego światło.
Ponadto w tej lokalizacji odpowiedź immunologiczna jest całkowicie nieskuteczna..
Taksonomia
Domena: Bakteria
Gromada: Proteobacteria
Klasa: Epsilonproteobacteria
Zamówienie: Campylobacterales
Rodzina: Helicobacteraceae
Płeć: Helicobacter
Gatunki: pylori
Morfologia
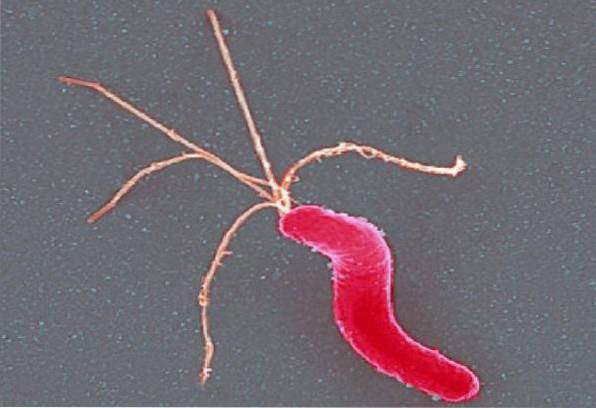
Helicobacter pylori Jest to mały, zakrzywiony, nieco gruby, cienki spiralny pręt Gram-ujemny. Mierzy około 3 µm długości i 0,5 µm szerokości. Dobrze się barwi za pomocą Hematoxylin-Eosin, zmodyfikowanej barwienia Giensa lub techniki Warthin-Starry.
Jest mobilny dzięki obecności wielu wici polarnych (kępkowych), łącznie od 4 do 6, które są charakterystycznie osłonięte.
Pochwa pokrywająca wici zawiera białka i lipopolisacharydy będące odpowiednikami składników błony zewnętrznej. Jednak jego funkcja nie jest znana..
Nie tworzy zarodników i nie jest kapsułkowany. Ściana komórkowa jest podobna do ściany innych bakterii Gram-ujemnych.
Kolonie Helicobacter pylori są zwykle małe, szare i półprzezroczyste. Wraz ze starzeniem się kolonii (przedłużone hodowle) formy prątków stają się kokkoidalne.
Diagnoza
Do diagnozy Helicobacter pylori metod jest wiele i są one klasyfikowane jako inwazyjne i nieinwazyjne.
-Metody inwazyjne
Biopsja błony śluzowej żołądka
Wykonywana jest za pomocą endoskopii, najczulszej metody diagnostyki Helicobacter pylori.
W skrawkach tkanek można zaobserwować mikroorganizmy, dodatkowo błona śluzowa będzie wykazywać patognomoniczne cechy ich obecności.
Wadą jest to, że dystrybucja H. pylori przez żołądek nie jest jednolity.
Szybki test ureazy
Jest to metoda pośredniego wykrywania bakterii.
Porcje próbek można zanurzyć w bulionie mocznikowym ze wskaźnikiem pH (czerwień fenolowa) i po mniej niż godzinie można zaobserwować wyniki.
Pożywka bulionu mocznikowego zmienia kolor z żółtego na fuksjowy ze względu na zmianę pH spowodowaną wytwarzaniem amoniaku z mocznika w wyniku działania ureazy..
Czułość tego testu zależy od ilości bakterii w żołądku..
Hodowla próbek błony śluzowej żołądka
Część próbki pobranej za pomocą endoskopii może być przeznaczona do hodowli. Kultura negatywna jest najbardziej czułym wskaźnikiem wyleczenia po terapii.
Biopsja żołądka lub dwunastnicy musi być pobrana świeżo, a jej transport nie powinien trwać dłużej niż 3 godziny. Można je przechowywać do 5 godzin w temperaturze 4ºC, a tkankę należy utrzymywać w stanie wilgotnym (pojemnik z 2 ml sterylnego roztworu soli fizjologicznej).
Przed wysianiem próbki należy wykonać zacieranie, aby uzyskać większą czułość. Próbkę można wysiać na agarze Brucella, naparze mózgowo-sercowym lub tryptykazie sojowej uzupełnionej 5% krwią owczą lub końską.
Reakcja łańcuchowa polimerazy (PCR).
Skrawki tkanki można poddać technikom biologii molekularnej w celu wykrycia DNA mikroorganizmu.
Zaletą PCR jest to, że można ją wykorzystać do analizy próbek takich jak ślina, umożliwiając diagnozę H. pylori nieinwazyjnie, chociaż fakt, że bakterie znajdują się w ślinie, niekoniecznie musi wskazywać na infekcję żołądka.
-Metody nieinwazyjne
Serologia
Ta metoda ma czułość 63-97%. Polega na pomiarze przeciwciał IgA, IgM i IGG techniką ELISA. Jest to dobra opcja diagnostyczna, ale ma ograniczone zastosowanie w monitorowaniu leczenia..
Dzieje się tak, ponieważ poziom przeciwciał może pozostać podwyższony do 6 miesięcy po wyeliminowaniu mikroorganizmu. Ma tę zaletę, że jest szybką, prostą i tańszą metodą niż te, które wymagają endoskopii biopsyjnej..
Należy zauważyć, że przeciwciała wytworzone przeciwko H. pylori, służą do diagnozy, ale nie zapobiegają kolonizacji. Dlatego ludzie, którzy nabywają H. pylori cierpią na choroby przewlekłe.
Test oddechu
Do tego testu pacjent musi spożyć mocznik znakowany węglem (13C lub 14DO). Kiedy związek ten wchodzi w kontakt z ureazą wytwarzaną przez bakterie, przekształca się w znaczny dwutlenek węgla (COdwa do14) i amonu (NHdwa).
Dwutlenek węgla przedostaje się do krwiobiegu, a stamtąd do płuc, gdzie jest wydychany wraz z oddechem. Próbka oddechu pacjenta jest pobierana do balonu. Pozytywny test potwierdza zakażenie tą bakterią.
Zmodyfikowany test oddechowy
Jest taki sam jak poprzedni, ale w tym przypadku dodaje się koloid 99mTc, który nie jest wchłaniany w układzie pokarmowym.
Koloid ten pozwala na wizualizację produkcji mocznika dokładnie w miejscu układu pokarmowego, gdzie jest on generowany za pomocą kamery gamma.
Koło życia
Helicobacter pylori w ciele zachowuje się na dwa sposoby:
98% populacji H. pylori przebywają na wolności w śluzie żołądka. Służy to jako rezerwuar dla przylegających bakterii, które będą służyć do przenoszenia.
Podczas gdy 2% jest przyczepionych do komórek nabłonka, które utrzymują infekcję.
Dlatego istnieją dwie populacje, przylegająca i nieprzylegająca, o różnych cechach przeżywalności..
Patogeneza
Gdy bakterie dostaną się do organizmu, mogą głównie skolonizować wnętrze żołądka, wykorzystując posiadane czynniki wirulencji..
Bakterie mogą przetrwać długi czas w błonie śluzowej żołądka, czasem przez całe życie, nie powodując dyskomfortu. Nacieka i kolonizuje głębokie warstwy śluzu żołądka i dwunastnicy poprzez proteazy i fosfolipazy.
Następnie przyczepia się do powierzchownych komórek nabłonka wyściółki żołądka i dwunastnicy, nie naruszając ściany. Jest to strategiczna lokalizacja, którą bakterie przyjmują, aby chronić się przed wyjątkowo kwaśnym pH światła żołądka..
Jednocześnie w tym miejscu bakterie rozwijają mocznik, aby dalej alkalizować swoje środowisko i zachować żywotność..
Najczęściej w błonie śluzowej żołądka występuje ciągła reakcja zapalna, która z kolei zmienia mechanizmy regulacji wydzielania kwasu solnego w żołądku. W ten sposób uruchamiane są pewne mechanizmy wrzodziejące, takie jak:
Zahamowanie funkcji komórek okładzinowych poprzez hamowanie somatostatyny, co sprzyja niewystarczającej produkcji gastryny.
Wytworzony amoniak oraz cytotoksyna VacA źle działają na komórki nabłonka, powodując w ten sposób uszkodzenia błony śluzowej żołądka lub dwunastnicy.
Dlatego obserwuje się zmiany zwyrodnieniowe powierzchni nabłonka, w tym ubytek mucyny, wakuolizację cytoplazmatyczną i dezorganizację gruczołów śluzowych..
Naciek zapalny
Wyżej wymienione zmiany powodują, że błona śluzowa i jej blaszka właściwa są zaatakowane przez gęsty naciek komórek zapalnych. Początkowo naciek może być minimalny z tylko komórkami jednojądrzastymi.
Ale później stan zapalny może rozprzestrzenić się z obecnością neutrofili i limfocytów, które powodują uszkodzenie komórek śluzowych i okładzinowych, a nawet mogą powstawać mikroruchy..
Cytotoksyna CagA z kolei wnika do komórki nabłonka żołądka, gdzie wyzwalane są liczne reakcje enzymatyczne, które powodują reorganizację cytoszkieletu aktynowego.
Specyficzne mechanizmy kancerogenezy nie są znane. Uważa się jednak, że stany zapalne i agresja utrzymująca się przez długi czas prowadzą do metaplazji, a ostatecznie do raka..
Patologia
Ogólnie, przewlekłe powierzchowne zapalenie błony śluzowej żołądka pojawia się w ciągu kilku tygodni lub miesięcy po osiedleniu się bakterii. To zapalenie żołądka może przekształcić się w wrzód trawienny, a później prowadzić do chłoniaka żołądka lub gruczolakoraka..
Podobnie infekcja Helicobacter pylori jest stanem predysponującym do chłoniaka MALT (chłoniaka tkanki limfatycznej związanej ze śluzówką).
Z drugiej strony, ostatnie badania o tym wspominają Helicobacter pylori powoduje choroby pozagołądkowe. Należą do nich: niedokrwistość z niedoboru żelaza i idiopatyczna plamica małopłytkowa.
Również choroby skóry, takie jak trądzik różowaty (najczęstsza choroba skóry związana z H. pylori), między innymi przewlekły świąd, przewlekła pokrzywka idiopatyczna, łuszczyca. U kobiet w ciąży może powodować wymioty ciężarnych.
Uważa się, że są to inne rzadziej spotykane witryny H. pylori może mieć jakąś rolę powodującą patologię na poziomie:
Ucho środkowe, polipy nosa, wątroba (rak wątrobowokomórkowy), woreczek żółciowy, płuca (rozstrzenie oskrzeli i przewlekła obturacyjna choroba płuc POChP).
Powiązano go również z chorobami oczu (jaskra z otwartym kątem przesączania), chorobami układu krążenia, chorobami autoimmunologicznymi, między innymi.
Objawy kliniczne
Ta patologia może przebiegać bezobjawowo nawet u 50% dorosłych. W przeciwnym razie w pierwotnej infekcji może powodować nudności i ból w nadbrzuszu, który może utrzymywać się do dwóch tygodni.
Później objawy znikają, aby ponownie pojawić się później, po zainstalowaniu zapalenia żołądka i / lub wrzodu trawiennego.
W tym przypadku najczęstszymi objawami są nudności, anoreksja, wymioty, ból w nadbrzuszu, a nawet mniej specyficzne objawy, takie jak odbijanie..
Wrzód trawienny może powodować ciężkie krwawienie, które może być powikłane zapaleniem otrzewnej z powodu wycieku treści żołądkowej do jamy otrzewnej.
Zakażenie
Ludzie z Helicobacter pylori mogą wydalać bakterie z kałem. W ten sposób woda pitna może zostać zanieczyszczona. Dlatego najważniejszą drogą zakażenia osobnika jest droga kałowo-ustna.
Uważa się, że może znajdować się w wodzie lub w niektórych warzywach, które są zwykle spożywane na surowo, takich jak sałata i kapusta.
Te pokarmy mogą zostać skażone przez podlewanie zanieczyszczoną wodą. Jednak mikroorganizm nigdy nie został wyizolowany z wody..
Inną rzadką drogą zakażenia jest droga ustno-doustna, ale w Afryce udokumentowano to w zwyczaju niektórych matek, aby wstępnie żuć jedzenie swoich dzieci..
Wreszcie możliwe jest zarażenie drogą jatrogenną. Ta droga polega na zakażeniu przez użycie skażonego lub słabo wysterylizowanego materiału w zabiegach inwazyjnych, które obejmują kontakt z błoną śluzową żołądka..
Leczenie
Helicobacter pylori in vitro jest podatny na różne antybiotyki. Wśród nich: penicylina, niektóre cefalosporyny, makrolidy, tetracykliny, nitroimidazole, nitrofurany, chinolony i sole bizmutu.
Ale są z natury oporne na blokery receptorów (cymetydynę i ranitydynę), polimyksynę i trimetoprim..
Do najbardziej udanych zabiegów należą:
- Połączenie leków, w tym 2 antybiotyki i 1 inhibitor pompy protonowej.
- Najczęściej stosowaną kombinacją antybiotyków jest klarytromycyna + metronidazol lub klarytromycyna + amoksycylina lub klarytromycyna + furazolidon lub metronidazol + tetracyklina.
- Inhibitorem pompy protonowej może być omeprazol lub esomeprazol.
- Niektóre terapie mogą również obejmować spożycie soli bizmutu.
Terapia musi trwać co najmniej 14 dni, zgodnie z zaleceniami FDA. Jednak u niektórych pacjentów terapia ta jest trudna do tolerowania. Dla nich zaleca się łączenie kuracji ze spożywaniem pokarmów zawierających probiotyki.
Terapie te są skuteczne, jednak w ostatnich latach pojawiła się oporność na Helicobacter pylori metronidazol i klarytromycyna.
Mikroorganizm można zlikwidować, ale możliwa jest ponowna infekcja. W przypadku drugiego leczenia reinfekcji zaleca się stosowanie lewofloksacyny..
Bibliografia
- Koneman E, Allen S, Janda W, Schreckenberger P, Winn W. (2004). Diagnoza mikrobiologiczna. (Wyd. 5). Argentyna, od redakcji Panamericana S.A.
- Forbes B, Sahm D, Weissfeld A. Bailey & Scott Microbiological Diagnosis. 12 ed. Argentyna. Od redakcji Panamericana S.A; 2009.
- Ryan KJ, Ray C.. Sherris. Mikrobiologia Medical, 6. wydanie McGraw-Hill, Nowy Jork, USA; 2010.
- Cava F i Cobas G. Dwie dekady Helicobacter pylori. VacciMonitor, 2003; 2 (1): 1-10
- González M, González N. Podręcznik mikrobiologii medycznej. 2. edycja, Wenezuela: Dyrekcja ds. Mediów i publikacji Uniwersytetu w Carabobo; 2011
- Testerman TL, Morris J. Beyond the żołądek: zaktualizowany widok patogenezy, diagnostyki i leczenia Helicobacter pylori. Świat J Gastroenterol. 2014; 20 (36): 12781–808.
- Safavi M, Sabourian R, Foroumadi A.Leczenie zakażenia Helicobacter pylori: obecne i przyszłe spostrzeżenia. Przypadki World J Clin. 2016; 4 (1): 5-19.



Jeszcze bez komentarzy