
Safenektomia na czym się składa, powikłania i powrót do zdrowia
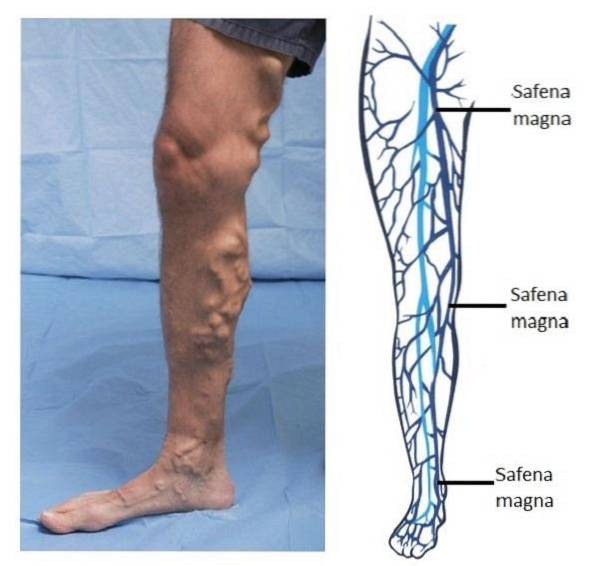
Plik saphenektomia Jest to zabieg chirurgiczny polegający na podwiązaniu i usunięciu żyły odpiszczelowej. Ta duża żyła przechodzi przez całą kończynę dolną na jej przedniej i wewnętrznej powierzchni, od grzbietu stopy do pachwiny, gdzie kończy się odprowadzaniem do żyły udowej..
Służy do leczenia żylaków oraz jako zabieg w autotransplantacji do rewaskularyzacji wieńcowej, jeden z najczęściej wykonywanych zabiegów w kardiochirurgii (pobieranie odcinków żyły odpiszczelowej w celu ominięcia lub mostkowania zablokowanych tętnic wieńcowych).
FerIndigo97 [CC BY-SA 4.0 (https://creativecommons.org/licenses/by-sa/4.0)], źródło Wikimedia Commons
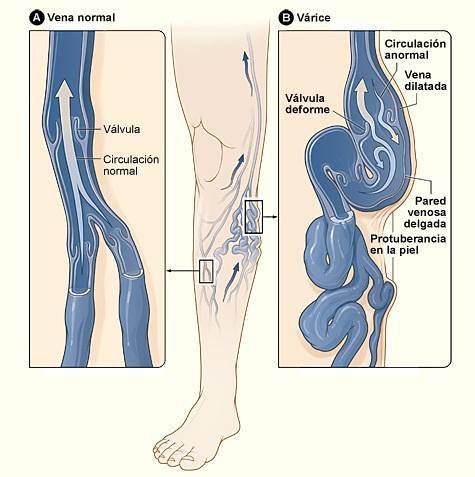
Żylaki (lub żylaki) to schorzenie, w którym żyły kończyn dolnych nabrzmiewają i rozszerzają się. Jest to spowodowane głównie niewydolnością zastawki wtórną do choroby żylnej.
Aby rozwiązać tę sytuację, istnieje kilka rodzajów interwencji i procedur; jednak saphenektomia nadal pozostaje złotym standardem w leczeniu.
Indeks artykułów
- 1 Co robi?
- 1.1 Wskazania
- 2 Technika
- 3 Komplikacje
- 3.1 Skóra
- 3.2 Naczyniowe
- 3.3 Neurologiczne
- 3.4 Inne
- 4 Odzyskiwanie
- 5 Referencje
Z czego to się składa?
Polega na całkowitym usunięciu żył odpiszczelowych, zarówno wewnętrznych, jak i zewnętrznych. Spośród żył kończyny dolnej żylaki odpiszczelowe są najbardziej podatne na powstawanie żylaków, ponieważ są bardzo powierzchowne.
Wskazania
Na decyzję o wykonaniu tej procedury prowadzi kilka przyczyn:
- Zakrzepica żylaków. Dzieje się tak, gdy tworzą się w nich skrzepy, które uniemożliwiają prawidłowy przepływ krwi.
- Zapalenie żyły. Zapalenie żył z powodu zakrzepów i skrzeplin.
- Krwawienie. Ze względu na duże prawdopodobieństwo pęknięcia rozszerzonych i zaognionych żył.
- Owrzodzenia żylne. Pęknięty żylak goi się długo i może prowadzić do owrzodzeń, częściej u osób z cukrzycą..
- Przebarwienia i choroby skóry. Co jest jedynym wskazaniem estetycznym do saphenektomii.
Technika
Procedura została początkowo opisana przez Babcocka w 1907 r., A później zmodyfikowana przez Myersa w 1947 r., Kiedy opracował elastyczny phleboextractor. Musi być wykonany na sali operacyjnej przez lekarza ogólnego, kardiologa, angiologa lub flebologa.
Pacjentowi poddaje się znieczulenie miejscowe lub podpajęczynówkowe (lub ogólne, zgodnie ze wskazaniem anestezjologa), a chirurg przystępuje do nacięcia w fałdzie pachwinowym i zawiązania żyły na poziomie jej ujścia w żyle udowej..
Podobną procedurę wykonuje się w okolicach porodu z tyłu stopy (zwykle na wysokości kostki)..
Następnie całą żyłę wypreparowuje się za pomocą ekstraktora żył (co pozwala na śledzenie drogi żyły od stopy do uda) i ostatecznie usuwa. To jest klasyczna procedura.
Po wycięciu skórę zszywa się i zakłada bandaż kompresyjny, który będzie przechowywany przez 1 do 2 tygodni. Zabieg chirurgiczny trwa średnio około 90 minut.
Pacjent jest regularnie wypisywany 24-48 godzin po zabiegu, w zależności od istnienia lub braku chorób współistniejących (cukrzyca, choroby serca itp.).
W niektórych ośrodkach jest to zabieg ambulatoryjny i pacjent wypisywany jest tego samego dnia. Istnieje wiele alternatywnych technik, które zostały opracowane z biegiem czasu dzięki postępowi medycznemu i technologicznemu..
Mimo to, saphenektomia nadal jest standardową procedurą w leczeniu żylaków, najlepiej z modyfikacją 3S, w której klasyczną saphenektomię łączy się ze skleroterapią.
Autor: National Heart Lung and Blood Institute (NIH) [domena publiczna], za pośrednictwem Wikimedia Commons
Komplikacje
Większość powikłań wiąże się z immunosupresją wtórną do cukrzycy, podeszłym wiekiem, niewydolnością innych narządów (wątroby i nerek), stosowaniem steroidów wziewnych lub ogólnoustrojowych, niedożywieniem i zmniejszonym miejscowym ukrwieniem..
Powikłania po saphenektomii wpływają na wydłużenie pobytu w szpitalu, zwiększone koszty, ponowne operacje, a nawet utratę kończyny.
Można je klasyfikować według czasu wystąpienia powikłań (natychmiastowych, pośrednich i późnych) lub według systemu skompromitowanego, który funkcjonalnie wydaje się najbardziej odpowiedni.
Skórny
- W niektórych badaniach zakażenie pooperacyjne obszaru saphenektomii u nawet 25% pacjentów.
- Przejściowa pigmentacja dróg operacyjnych.
- Stwardnienie obszaru, produkt manipulacji i być może reakcja zapalna na proszek z rękawiczek.
- Odrzucenie i / lub wyciek materiału szwu.
- Martwica spowodowana znieczuleniem miejscowym.
- Blizna patologiczna (bliznowce).
- Seromas.
Naczyniowy
- Resztkowe żylaki i mikrowarstwy (teleangiektazje i żylaki siatkowate).
- Zasinienie spowodowane użyciem heparyny podczas zabiegu.
- Krwawienie pooperacyjne z powodu nieprawidłowego bandaża.
- Powierzchowne zapalenie żył.
- Obrzęk kończyny dolnej.
- Torbiel rzekoma limfatyczna (rzadko).
Neurologiczne
- Parestezje i / lub dysestezje. Średni czas trwania: 1 rok.
- Intensywny, nagły lub rozdzierający ból neurogenny w nodze i / lub tylnej części stopy oporny na leczenie przeciwbólowe. Średni czas trwania: 1 rok.
- Znieczulenie nerwów głębokich z powodu źle podanego znieczulenia miejscowego.
- Poczucie wady.
Inni
- Zatorowość płucna.
Podobnie, nawroty (lub nawroty) po 5 latach nie są częste, więc jest to naprawdę skuteczne leczenie..
Poprawa
Podczas procesu rekonwalescencji po saphenektomii, po zdjęciu bandaża, pacjent powinien co godzinę odbywać 15-minutowe spacery.
Zaleca się stosowanie elastycznych pończoch uciskowych, które sięgają od nasady palców do pachwiny przez co najmniej 4 tygodnie po zdjęciu bandaża. Będą one noszone w ciągu dnia i zdejmowane na noc.
Dodatkowo pacjent będzie leżał, podpierając kończyny do góry. Oprócz leków flebotonicznych i podskórnych antykoagulantów wskazana jest konwencjonalna analgezja (paracetamol lub dowolny przeciwzapalny lek przeciwbólowy).
Specyficzne postępowanie w przypadku różnych powikłań wykracza poza zakres tego artykułu..
Bibliografia
-
- Ortiz Tarín, Immaculate. Dwunastoletnia ewolucja techniki 3-S Safenektomii: Badanie nawrotu żylaków. Praca doktorska. Walencja, Hiszpania. 2014.
- Córdova-Quintal P i in. Skuteczność postępowania w przewlekłych chorobach żylnych za pomocą skleroterapii pod kontrolą USG i krosektomii w porównaniu z konwencjonalną saphenektomią w Oddziale Angiologii i Chirurgii Naczyniowej w Szpitalu Wojewódzkim Lic. Adolfo López Mateos. Rev Mex Angiol 2013; 41 (1): 25–29.
- Sánchez-Beorlegui J, Arribas-Cerezo A. i wsp. Chirurgiczne leczenie niewydolności żylnej w obrębie żyły odpiszczelowej zewnętrznej. Rev Mex Angiol 2018; 46 (2): 68-75.
- Sánchez-Beorlegui J, Arribas A. i wsp. Krótka i długa safenektomia w leczeniu pierwotnych żylaków kończyn dolnych. Rev Colomb Cir. 2018; 33: 181-8.
- Rodriguez, Carlos. Żylaki: techniki leczenia. Rev Colomb Cir. 1998; 13 (2): 114-120.
- Selles R, Arenas J i wsp. Flebektomia lub stwardnienie piankowe do leczenia dystalnego odcinka żylnego w technice 3-S saphenektomii. Cir Esp 2008; 84 (2): 92-99.
- Silva L, Buitrago A, Maldonado J i wsp. Wskaźnik zakażeń w miejscu zabiegu podczas operacji rewaskularyzacji mięśnia sercowego w Fundación Santa Fe de Bogotá. Rev Colomb Cardiol 2011; 18: 158-161.
- Payró LE, Carmona GA i wsp. Powikłania sefenektomii u pacjentów poddawanych operacji rewaskularyzacji mięśnia sercowego. Cir Gen 2012; 34 (2): 125-129.


Jeszcze bez komentarzy