
Charakterystyka Clostridium difficile, morfologia, siedlisko

Clostridium difficile Jest to bakteria Gram-dodatnia należąca do grupy firmicutes i wchodząca w skład flory bakteryjnej jelita. Został wyizolowany w 1935 roku przez Hall i O'Toole.
Stanowi bakterię typu patogennego, szczególnie na poziomie jelitowym. Infekcje tymi bakteriami są bardzo częste u osób, które były na długotrwałym schemacie antybiotykowym..

To bakteria, która w ostatnich latach stała się prawdziwym problemem, szczególnie w szpitalach, ponieważ liczba zakażonych nią pacjentów rośnie. Ponadto do tego dochodzi wysoka odporność, jaką ma na powszechne środki higieny.
Niektórzy specjaliści uważają, że być może ta oporność jest spowodowana rozwojem szczepu, który zmutował, nabył oporność na konwencjonalne leki i jest bardziej zjadliwy.
Grupa wiekowa najbardziej narażona na infekcję wg Clostridium difficile to osoby starsze mają z natury układ odpornościowy bardziej podatny na depresję. Potwierdzają to liczne statystyki towarzyszące różnym badaniom prowadzonym na ten temat..
Plik Clostridium difficile to bakteria, która nieleczona na czas może powodować poważne komplikacje, w tym śmierć.
Indeks artykułów
- 1 Taksonomia
- 2 Morfologia
- 3 Charakterystyka ogólna
- 4 Patogeneza
- 5 Czynniki zjadliwości
- 6 Objawy
- 7 Diagnoza
- 8 Leczenie
- 9 Odniesienia
Taksonomia
Klasyfikacja taksonomiczna Clostridium difficile jest następny:
Domena: Bakteria
Podział: Firmicutes
Klasa: Clostridia
Zamówienie: Clostridial
Rodzina: Clostridiaceae
Płeć: Clostridium
Gatunki: Clostridium difficile
Morfologia
Plik Clostridium difficile jest to bakteria o kształcie pręcika (wydłużona). Mają zaokrąglone krawędzie i wici na powierzchni. Mierzą 0,5-3 mikrony szerokości i 6 mikronów długości.
Komórki są otoczone ścianą komórkową, która składa się z grubej warstwy peptydoglikanu. Zawiera również polimery, znane jako PSI, PSII i PSIII.
Te polimery są podobne do kwasu teichojowego i kwasu lipotejchojowego, obecnych w innych bakteriach Gram-dodatnich. Przedmiotem badań były składniki błony komórkowej, które pełnią nieodzowną rolę w obszarze terapeutycznym.
W kulturach obserwuje się lekko uniesione, półprzezroczyste kolonie, które mają krystaliczną plamistość. W ten sam sposób wydzielają charakterystyczny zapach obornika.
DNA tej bakterii jest skoncentrowane w okrągłym chromosomie, który zawiera 29% nukleotydów cytozyny i guaniny. Podobnie przedstawia kolisty plazmid, który zawiera 28% nukleotydów tego samego typu..
Ogólna charakterystyka
Jest gram dodatni
Plik Clostridium difficile zmienia kolor na fioletowy po poddaniu barwieniu metodą Grama. Świadczy to o tym, że jego ściana komórkowa zawiera peptydoglikan, który ze względu na swoją budowę zatrzymuje cząsteczki barwnika, powodując, że przybiera on wspomniany wcześniej kolor..
Produkuje zarodniki
Bakteria ta wytwarza zarodniki, gdy warunki środowiskowe są niekorzystne. Zarodniki te mogą przetrwać około dwóch lat w trudnych warunkach. Gdy te zmienią się i staną się korzystne, zarodniki kiełkują, tworząc nowe komórki bakterii.
Metabolizm
Plik Clostridium difficile Ma metabolizm, który opiera się głównie na fermentacji niektórych cukrów, wśród których głównym jest glukoza. Podobnie fermentuje fruktozę, mannitol, mannozę i celobiozę..
Siedlisko
Ta bakteria jest wszechobecna. Występuje w normalnej mikrobiocie przewodu pokarmowego człowieka jako komensal. Występuje również w glebie, piasku i sianie. Został również wyizolowany ze zwierząt gospodarskich, gryzoni i zwierząt domowych, takich jak koty i psy..
Jest chorobotwórczy
Plik Clostridium difficile jest uważany za czynnik chorobotwórczy, ponieważ poprzez zarodniki jest zdolny do generowania określonych patologii. Preferuje przewód pokarmowy, gdzie kiełkuje i powoduje choroby, takie jak rzekomobłoniaste zapalenie jelita grubego.
Warunki wzrostu
Ta bakteria może się rozwijać w różnych warunkach wzrostu. Dopuszczalny zakres temperatur wynosi od 25 do 45 ° C. Jego optymalna temperatura to 30-37 ° C.
Wytwarza toksyny
Bakteria wytwarza dwie toksyny, A i B. Obie toksyny działają na poziomie komórek nabłonka jelita, wywołując szereg zmian, które prowadzą do rozwoju patologii, takich jak biegunka związana z Clostridium difficile, Rzekomobłoniaste zapalenie jelita grubego i biegunka związana ze stosowaniem antybiotyków.
Jest ujemny pod względem katalazy
Ta bakteria nie jest zdolna do syntezy enzymu katalazy. Oznacza to, że nie może rozwinąć się nadtlenku wodoru (H.dwaLUBdwa) w wodzie i tlenie.
Hydrolizuje żelatynę
Plik Clostridium difficile syntetyzuje enzymy żelatynazy, które umożliwiają jej upłynnienie żelatyny. Jest to widoczne w kulturach, w których wokół kolonii obserwuje się przezroczystą aureolę..
Jest indolowy ujemny
Bakteria ta nie syntetyzuje grupy enzymów zwanych tryptofanazami. Z tego powodu nie jest w stanie oderwać indolu z cząsteczki aminokwasu tryptofanu. To jest test, który pozwala na rozróżnienie Clostridium difficile innych bakterii, a nawet innych z rodzaju Clostridium.
Jest ureazy ujemny
Bakterie są zdolne do hydrolizy mocznika do dwutlenku węgla i amoniaku. Dzieje się tak, ponieważ nie syntetyzuje enzymu ureazy, ponieważ nie ma do tego genów..
Nie redukuje azotanów
Plik Clostridium difficile nie syntetyzuje enzymu reduktazy azotanowej, dlatego nie może redukować azotanów do azotynów. Stanowi to również test do identyfikacji i różnicowania bakterii..
Patogeneza
Ta bakteria jest uznanym ludzkim patogenem. Powoduje niektóre choroby, takie jak rzekomobłoniaste zapalenie jelita grubego. Bakterie dostają się do organizmu drogą pokarmową, głównie poprzez kontakt z osobami zakażonymi.
Przebieg infekcji zależy od spożycia form wegetatywnych lub zarodników. W pierwszym przypadku żywe formy bakterii są eliminowane w żołądku dzięki wysokiemu poziomowi kwasowości..
Zarodniki są raczej zaprojektowane tak, aby wytrzymywały trudne warunki środowiskowe, a tym samym skutecznie przeciwdziałały stanom żołądkowym..
Zarodniki docierają do jelita cienkiego i tam kiełkują, wytwarzając w ten sposób wegetatywne formy bakterii. Docierają one do jelita grubego, gdzie warunki są idealne do rozmnażania. Tutaj kolonizuje błonę śluzową, powodując pojawienie się objawów charakteryzujących rzekomobłoniaste zapalenie jelita grubego..
Ta choroba może być również spowodowana innym mechanizmem. Kiedy ludzie są poddawani długotrwałej antybiotykoterapii, powoduje to zaburzenia równowagi mikrobioty żołądkowo-jelitowej.
To generuje, że Clostridium difficile, który jest stałym mieszkańcem tej flory, rozmnaża się w sposób niekontrolowany, ustępując miejsca chorobom.
Czynniki zjadliwości
Czynniki wirulencji, które przyczyniają się do uszkodzenia błony śluzowej przewodu pokarmowego przez bakterię Clostridium difficile:
- Toksyny (A i B): obie toksyny mają różny wpływ na komórki jelita. Należą do nich: wskazują na produkcję toksyn, krwotoczną martwicę, oprócz depolimeryzacji aktyny z utratą cytoszkieletu.
- Adhezyny: to cząsteczki odpowiedzialne za promowanie prawidłowego połączenia bakterii z ludzkimi komórkami okrężnicy.
- Enzymy hydrolizy: wśród nich są między innymi: hialuronidaza, żelatynaza i L-prolino-aminopeptydaza. Te enzymy wykazują aktywność hydrolityczną. Podobnie, poprzez swoje mechanizmy działania, zwiększają dostępność składników odżywczych w jelicie dla bakterii..
- Zarodniki: jak już wspomniano, zarodniki przeżywają niekorzystne warunki środowiskowe, a nawet poziom zgagi.
Objawy
Wśród najważniejszych objawów patologii jelit spowodowanych przez Clostridium difficile można wymienić:
- Gorączka
- Wodnista biegunka
- Ból brzucha
- Choroba
- Anoreksja
- Wzdęcie brzucha
- Odwodnienie
- Ogólny dyskomfort
Na poziomie nabłonka jelitowego można zauważyć pewne zmiany wskazujące na ewolucję choroby:
- Wczesne obrażenia (Typ I): tutaj obserwuje się martwicę nabłonka, w której w okrężnicy występują wysięki i neutrofile.
- Uraz typu II: to owrzodzenie nabłonkowe (typu wulkanicznego), w środku nienaruszonej błony śluzowej.
- Uraz typu III: tutaj owrzodzenie pokryte rodzajem błony, na którą składają się szczątki komórkowe i leukocyty.
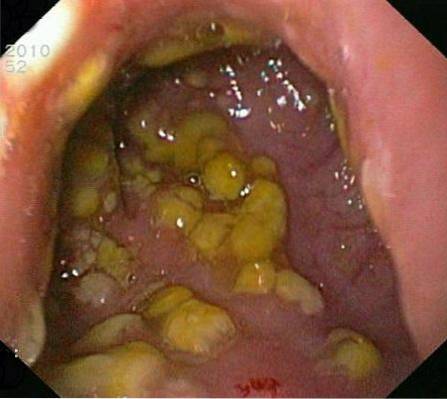
Diagnoza
Gdy podejrzewa się, że dana osoba może wykazywać oznaki i objawy infekcji wg Clostridium difficile, przeprowadzane są pewne testy, aby wiarygodnie go zdiagnozować.
Wśród tych testów są następujące:
- Badanie stolca: jest to pierwsza możliwość zdiagnozowania tej patologii. Istnieje kilka testów, które można wykonać na stolcu, w tym: test immunoenzymatyczny, reakcja łańcuchowa polimerazy (PCR) i test cytotoksyczności komórkowej..
- Badanie okrężnicy: poprzez kolonoskopię lub sigmoidoskopię lekarz może bezpośrednio ocenić charakterystykę błony śluzowej jelita grubego.
- Diagnostyka obrazowa: Te rodzaje badań obejmują prześwietlenia rentgenowskie lub skany tomografii komputerowej tomografii osiowej (CT). Służą do określenia, czy wystąpiły jakiekolwiek komplikacje związane z infekcją. Tego typu badania są przeznaczone dla osób, które mają ciężkie przypadki zakażenia Clostridium difficile.
Leczenie
Gdy obraz kliniczny jest spowodowany wcześniejszym podaniem antybiotyków, pierwszym krokiem jest odstawienie leku. Oczekuje się, że w przypadku tego środka tabela zostanie odwrócona.
Jeśli tak się nie stanie, decyduje się na antybiotykoterapię lekami, na które bakterie są szczególnie wrażliwe. Wśród nich najbardziej rozpoznawalne i stosowane są metronidazol i wankomycyna..
Bibliografia
- Test biochemiczny i identyfikacja Clostridium difficile. Pobrane z: microbiologyinfo.com
- Chu, M., Mallozi, M., Roxas, B., Bertolo, L., Monteiro, M., Viswanathan, V. and Vedantam, G. (2016). DO Clostridium difficile Locus glikopolimeru ściany komórkowej wpływa na kształt bakterii, produkcję polisacharydów i zjadliwość. PLOS Patogeny. 12 (10).
- Clostridium difficile. Źródło: microbewiki.com
- Garza R. Główne czynniki wirulencji Clostridium difficile i rola tego drobnoustroju w rzekomobłoniastym zapaleniu jelita grubego. Zaczerpnięte z: amyd.quimica.unam.mx
- Infekcja wg Clostridium difficile. Zaczerpnięte z: mayoclinic.org
- Instytut Zdrowia Publicznego Chile (2012). Clostridium difficile. Zaczerpnięte z: cl
- Kirk, J., Banerji, O. and Fagan, R. (2017). Charakterystyka Clostridium difficile otoczka komórkowa i jej znaczenie w lecznictwie. Biotechnologia drobnoustrojów. 10 (1) 76-90
- Meyer, L., Espinoza, R. and Quera, R. (2014, maj). Infekcja wg Clostridium difficile: epidemiologia, diagnostyka i strategie terapeutyczne. Los Condes Clinical Medical Journal. 25 ust. 3. 473-484



Jeszcze bez komentarzy