
Objawy hipochromii, przyczyny i leczenie
Plik hipochromia Jest to zmniejszenie zabarwienia lub bladości erytrocytów lub czerwonych krwinek. Przyczyną tego zmniejszenia zabarwienia jest zmniejszenie stężenia hemoglobiny w krwinkach czerwonych, co zmniejsza transport tlenu we krwi i powoduje stan patofizjologiczny zwany „anemią”..
Zmiany w czynności czerwonych krwinek obejmują zmianę liczby krążących erytrocytów lub zmiany ich składników, w tym hipochromię.
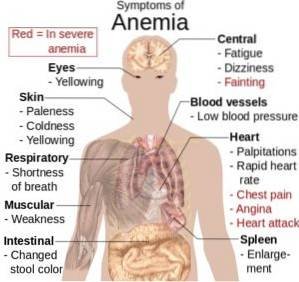
Niedokrwistość odnosi się ściśle do zmniejszenia liczby lub objętości krążących krwinek czerwonych lub zmniejszenia jakości lub ilości hemoglobiny zawartej w tych komórkach..
Anemie mogą być wynikiem problemów z tworzeniem czerwonych krwinek i / lub hemoglobiny, ostrej lub przewlekłej utraty krwi, zwiększonego niszczenia czerwonych krwinek lub połączenia tych czynników..
Anemie klasyfikuje się zgodnie z ich etiologią lub morfologią. Klasyfikacja morfologiczna, która jest związana z hipochromią, ma związek z rozmiarem kulistym i zawartością hemoglobiny.
Rozmiar kuleczek jest określany za pomocą przyrostka „citic”, a zawartość hemoglobiny jest określana za pomocą przyrostka „cromic”. Tak opisuje się anemie hipochromiczne, normochromiczne i hiperchromiczne; mikrocytarne, normocytarne i makrocytowe. Hipochromia jest generalnie związana z hipochromicznymi anemiami mikrocytarnymi.
Indeks artykułów
- 1 Objawy hipochromii
- 2 Przyczyny
- 2.1 Niedobór żelaza lub niedokrwistość z niedoboru żelaza
- 2.2 Niedokrwistość syderoblastyczna
- 2.3 Talassemie
- 3 zabiegi
- 4 Odnośniki
Objawy hipochromii
Wyjaśniono już, że niedokrwistość jest związana ze spadkiem stężenia hemoglobiny lub liczby czerwonych krwinek. Zmniejszenie liczby tych komórek powoduje z kolei zmniejszenie krążącej hemoglobiny, a zmniejszenie zawartości hemoglobiny w każdej krwince czerwonej ma taki sam efekt..
Hemoglobina to białko zawarte w erytrocytach, którego funkcją jest służenie jako cząsteczka transportująca tlen we krwi.
Kliniczne objawy niedokrwistości są spowodowane zmniejszeniem zdolności krążącej krwi do transportu tlenu do tkanek i możliwą produkcją niedotlenienia tkanek (zmniejszony dopływ tlenu do tkanek).
Objawy niedokrwistości hipochromicznej są bardzo zróżnicowane i zależą od ciężkości niedokrwistości oraz zdolności organizmu do kompensacji tej zmniejszonej zdolności..
Jeśli niedokrwistość rozwija się stopniowo, a zmniejszenie liczby czerwonych krwinek lub hemoglobiny jest umiarkowane, mechanizmy kompensacyjne mogą być tak wydajne, że nie ma objawów spoczynkowych, ale pojawiają się one w okresach wysiłku fizycznego.
Wraz z postępującą utratą erytrocytów lub hemoglobiny objawy stają się oczywiste, a kompensacyjne zmiany niektórych narządów i układów są szczere. Układy zaangażowane w kompensację to układ sercowo-naczyniowy, układ oddechowy oraz układ hematologiczny lub krwiotwórczy..
Jeśli mechanizmy kompensacyjne zawodzą, szybko pojawiają się duszności (duszność), tachykardia, kołatanie serca, pulsujący ból głowy, zawroty głowy i zmęczenie, nawet w spoczynku. Zmniejszony dopływ tlenu do tkanki kostnej i mięśniowej może prowadzić do bólu, chromania i dusznicy bolesnej.
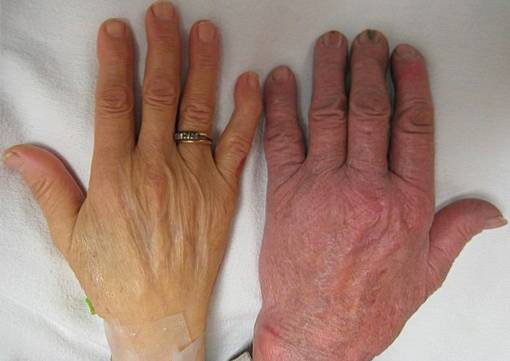
Gdy poziom hemoglobiny wynosi od 7 do 8%, na dłoniach i stopach, na skórze i błonach śluzowych (szczególnie w spojówce ocznej) oraz na płatkach uszu pojawia się intensywna bladość. Pazury stają się błyszczące, cienkie i łamliwe, z wklęsłością w kształcie łyżeczki (koilonicia) z powodu niedoboru naczyń włosowatych.
Język staje się czerwony, bolesny, obrzęknięty i wykazuje zanik brodawek. Intensywność bólu (glossodynia) jest związana ze stopniem niedoboru żelaza jako przyczyny niedokrwistości.
Przyczyny
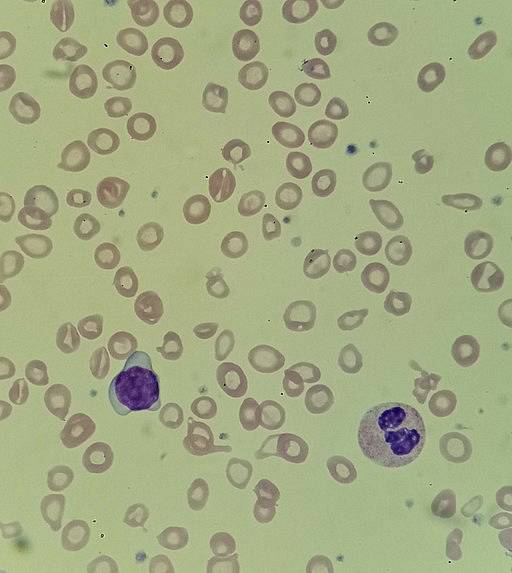
Hipochromiczne anemie mikrocytarne mogą wystąpić z kilku przyczyn, w tym:
- Zmiany w metabolizmie żelaza.
- Niepowodzenia w syntezie porfiryn i grupy „hemu”.
- Niepowodzenia syntezy globiny.
Wśród tych zmian można wymienić pewne specyficzne przyczyny, takie jak niedokrwistość z niedoboru żelaza, niedokrwistość syderoblastyczna i talasemie..
Niedobór żelaza lub niedokrwistość z niedoboru żelaza
Na całym świecie najczęstsza jest niedokrwistość z niedoboru żelaza (hipoferremia). Istnieją pewne predyspozycje, takie jak bycie matką i karmieniem piersią, które żyją w stanie chronicznej biedy.
W krajach rozwiniętych wiąże się z ciążą i przewlekłą utratą krwi z powodu wrzodów dwunastnicy lub żołądka, a także nowotworów.
Fizjopatologicznie, w niedokrwistości z niedoboru żelaza opisano trzy etapy. Pierwszy to wyczerpanie zapasów żelaza, ale osiągnięcie odpowiedniej syntezy hemoglobiny. W drugim etapie zmniejsza się podaż żelaza do szpiku kostnego i zmienia się hematopoeza.
W trzecim etapie ostatecznie następuje spadek syntezy hemoglobiny i pojawia się hipochromia.
Niedokrwistość syderoblastyczna
Jest to niejednorodna grupa zaburzeń charakteryzujących się niedokrwistością o różnym nasileniu i wynikającą z nieefektywnego wchłaniania żelaza, powodując w konsekwencji syntezę dysfunkcyjnej hemoglobiny.
Obecność pierścieniowatych syderoblastów w szpiku kostnym pozwala rozpoznać niedokrwistość syderoblastyczną. Cydroblasty pierścieniowe to erytroblasty zawierające granulki żelaza, które nie uczestniczą w syntezie hemoglobiny i tworzą kołnierz wokół jądra..
Opisano kilka dziedzicznych i nabytych przyczyn. W przypadku nabytych niektóre są odwracalne, np. Związane z alkoholizmem, z reakcją na niektóre leki, z niedoborem miedzi i hipotermią. Inne nabyte stany są idiopatyczne, a inne są związane z procesami mieloproliferacyjnymi (niekontrolowana proliferacja komórek krwiotwórczych).
Formy dziedziczne występują tylko u mężczyzn, ponieważ są związane z recesywną transmisją na chromosomie płciowym X..
Thalassemias
Pod nazwą „talasemia” zalicza się ją do bardzo niejednorodnej grupy wrodzonych zmian, których wspólną cechą jest defekt w syntezie jednego lub więcej łańcuchów globiny. Wynikają one z mutacji w genach kodujących łańcuchy globiny, co ogranicza ich syntezę.
Talasemie mogą wpływać na łańcuch alfa lub łańcuch beta globiny, dlatego nazywane są odpowiednio talasemiami „alfa” lub „beta”..
Kiedy synteza jednego łańcucha spada, drugi się gromadzi; tak więc w talasemiach alfa łańcuchy beta gromadzą się, aw talasemiach beta akumulują się łańcuchy alfa. Są one związane z ciężką anemią, są dość częste i mają autosomalny dominujący wzór dziedziczenia.
Zabiegi
Po postawieniu diagnozy, gdy przyczyną jest niedobór żelaza, należy skorygować urazy powodujące ostrą lub przewlekłą utratę krwi. Podaje się suplementy żelaza, a poziom hemoglobiny szybko powraca (od 1 do 2 g / dl w pierwszych tygodniach). Potwierdza to rozpoznanie niedoboru żelaza..
Najczęstszą formą podawania żelaza jest siarczan żelazawy w dawce od 150 do 200 mg / dzień i przez okres od 1 do 2 miesięcy, który może trwać do trzech miesięcy.
Około jedna trzecia przypadków osób z wrodzonymi niedokrwistościami syderoblastycznymi zwykle reaguje na leczenie pirydoksyną w dawce od 50 do 200 mg / dobę, chociaż odpowiedzi są różne. Dla tych, którzy nie reagują na to leczenie, potrzebne są transfuzje, aby zapewnić wzrost i rozwój..
W talasemiach leczenie zwykle obejmuje schemat transfuzji w razie potrzeby. Czasami konieczna jest splenektomia (usunięcie śledziony).
Bibliografia
- Borges, E., Wenning, M. R. S. C., Kimura, E. M., Gervásio, S. A., Costa, F. F., & Sonati, M. F. (2001). Wysokie rozpowszechnienie alfa-talasemii wśród osób z mikrocytozą i hipochromią bez anemii. Brazylijski dziennik badań medycznych i biologicznych, 3. 4(6), 759-762.
- Jolobe, O. M. (2013). Hipochromia występuje częściej niż mikrocytoza w niedokrwistości z niedoboru żelaza. Europejski dziennik chorób wewnętrznych, 24(1), e9.
- Schaefer, R. M., & Schaefer, L. (1999). Hipochromiczne krwinki czerwone i retikulocyty. Kidney International, 55, S44-S48.
- Simbaqueba, C., Shrestha, K., Patarroyo, M., Troughton, R. W., Borowski, A. G., Klein, A. L., & Wilson Tang, W. H. (2013). Prognostyczne implikacje względnej hipochromii u pacjentów ambulatoryjnych z przewlekłą skurczową niewydolnością serca. Zastoinowa niewydolność serca, 19(4), 180-185.
- Urrechaga, E. (2009). Mikrocytoza i hipochromia krwinek czerwonych w diagnostyce różnicowej niedoboru żelaza i cechy β-talasemii. Międzynarodowy dziennik hematologii laboratoryjnej, 31(5), 528-534.
- Urrechaga, E., Borque, L. i Escanero, J. F. (2013). Biomarkery hipochromii: współczesna ocena stanu żelaza i erytropoezy. Międzynarodowe badania BioMed, .

Jeszcze bez komentarzy