
Charakterystyka Streptococcus agalactiae, morfologia, patologia
Streptococcus agalactiae, Znany również jako paciorkowiec beta-hemolityczny grupy B, jest to bakteria Gram-dodatnia, główna przyczyna chorób w okresie noworodkowym i okołoporodowym. Zwykle występuje jako wspólna mikroflora dolnego odcinka przewodu pokarmowego, ale stamtąd może kolonizować inne miejsca, można ją znaleźć w żeńskich narządach płciowych i gardle.
Odsetek kobiet w ciąży, które są nosicielkami wirusa Streptococcus agalactiae wynosi 10% -40%, a współczynnik przenoszenia wirusa na noworodki wynosi 50%. Około 1-2% skolonizowanych noworodków zachoruje na tę bakterię.
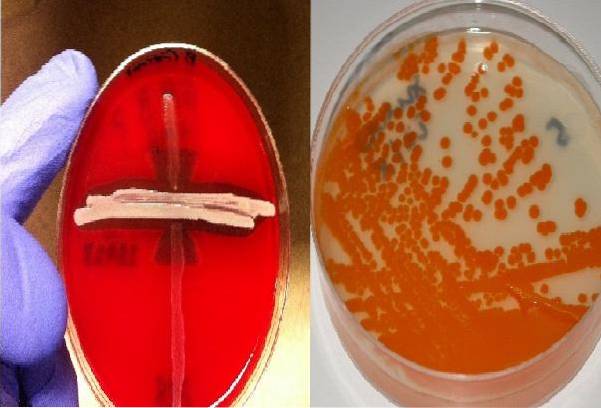
Autor: 43trevenque [CC BY-SA 4.0 (https://creativecommons.org/licenses/by-sa/4.0)], źródło Wikimedia Commons
U noworodków, Streptococcus agalactiae może powodować posocznicę, zapalenie opon mózgowo-rdzeniowych i infekcje dróg oddechowych, au matki może powodować m.in. infekcje połogowe i zakażenia ran.
Ten mikroorganizm zachowuje się również jak patogen zwierzęcy. Jest główną przyczyną zapalenia wymienia u bydła, przerywając produkcję mleka przemysłowego, stąd jego nazwa agalactiae, czyli bez mleka..
Indeks artykułów
- 1 Funkcje
- 2 Taksonomia
- 3 Morfologia
- 4 Transmisja
- 5 Patogeneza
- 6 Patologia i objawy kliniczne
- 6.1 U noworodka
- 6.2 W skolonizowanej matce
- 6.3 Starsze dzieci, kobiety niebędące w ciąży i mężczyźni
- 7 Zapobieganie
- 8 Diagnoza
- 9 Leczenie
- 10 Referencje
Charakterystyka
S. agalactiae charakteryzuje się fakultatywną beztlenową, dobrze rośnie na pożywkach wzbogaconych krwią w temperaturze 36 lub 37ºC przez 24 godziny inkubacji. Ich wzrostowi sprzyja inkubacja w atmosferze zawierającej 5-7% dwutlenku węgla..
W agarze z krwią wywołują halo całkowitej hemolizy wokół kolonii (hemoliza beta), dzięki produkcji hemolizyn, chociaż wytwarzana hemoliza nie jest tak wyraźna jak u innych paciorkowców..
W agarze New Granada ma zdolność wytwarzania patognomonicznego pomarańczowego pigmentu tego gatunku.
Z drugiej strony, S. agalactiae jest ujemny pod względem katalazy i oksydazy.
Taksonomia
Streptococcus agalactiae należy do Bacteria Domain, Phylum Firmicutes, Bacilli Class, Lactobacillales Order, Streptococaceae Family, Streptococcus Genus, Agalactiae Species.
P.Należy do grupy B według klasyfikacji Lancefield.
Morfologia
Streptococcus agalactiae są ziarniakami Gram-dodatnimi, które są ułożone w postaci krótkich łańcuchów i diplokoków.
Nieco większe kolonie można zaobserwować na agarze z krwią z mniej wyraźną hemolizą beta niż ta wytwarzana przez Streptococcus grupy A..
Ten mikroorganizm ma otoczkę polisacharydową dziewięciu typów antygenów (Ia, Ib, II, - VIII). Wszystkie zawierają kwas sialowy.
Antygen grupy B jest obecny w ścianie komórkowej.
Przenoszenie
Przenoszenie bakterii z matki na dziecko odbywa się głównie w pionie. Dziecko też może zostać zarażone w macicy, gdy bakterie dotrą do płynu owodniowego lub podczas przejścia dziecka przez kanał rodny.
Ryzyko przeniesienia zakażenia z matki na dziecko jest większe, gdy istnieją czynniki predysponujące. Wśród nich są:
- Przedwczesne porody,
- Pęknięcie błony owodniowej 18 godzin lub więcej przed porodem,
- Manipulacje położnicze,
- Gorączka porodowa,
- Długotrwała praca,
- Bakteriemia poporodowa,
- Zapalenie owodni u matki,
- Gęsta kolonizacja pochwy wg S. agalactiae,
- Bakteriuria spowodowana tym mikroorganizmem
- Historia poprzednich porodów z wczesną infekcją.
Chociaż zaobserwowano również, że może być skolonizowany przez ekspozycję szpitalną po urodzeniu.
Patogeneza
Mechanizm wirulencji wywoływany przez tę bakterię ma na celu osłabienie systemów obronnych pacjenta, aby zaatakować tkanki. Wśród czynników zjadliwości jest kapsułka bogata w kwas sialowy i beta hemolizynę..
Jednak zidentyfikowano również szereg białek powierzchniowych i macierzy zewnątrzkomórkowej, które są zdolne do wiązania się z fibronektyną..
Oprócz tego kwas sialowy wiąże czynnik H w surowicy, co przyspiesza eliminację związku C3b z dopełniacza, zanim będzie mógł opsonizować bakterie..
Oczywiście powoduje to, że linia obrony wrodzonej odporności poprzez fagocytozę, w której pośredniczy alternatywny szlak dopełniacza, jest nieskuteczna..
Dlatego jedyną możliwą opcją obrony jest aktywacja dopełniacza na drodze klasycznej, ale ma to tę wadę, że wymaga obecności przeciwciał specyficznych dla typu..
Ale aby noworodek posiadał to przeciwciało, matka musi je dostarczyć przez łożysko. W przeciwnym razie noworodek nie jest chroniony przed tym mikroorganizmem.
poza tym, S. agalactiae wytwarza peptydazę, która czyni C5a bezużytecznym, powodując bardzo słabą chemotaksję leukocytów polimorfojądrowych (PMN).
To wyjaśnia, dlaczego poważne infekcje noworodków charakteryzują się niską obecnością PMN (neutropenia).
Patologia i objawy kliniczne
U noworodka
Ogólnie oznaki zakażenia u noworodka są widoczne po urodzeniu (od 12 do 20 godzin po porodzie do pierwszych 5 dni) (wczesny początek).
Zaczynają się pojawiać niespecyficzne objawy, takie jak drażliwość, słaby apetyt, problemy z oddychaniem, żółtaczka, niedociśnienie, gorączka lub czasami hipotermia.
Objawy te ewoluują, a późniejszą diagnozą może być posocznica, zapalenie opon mózgowo-rdzeniowych, zapalenie płuc lub wstrząs septyczny, przy czym śmiertelność noworodków urodzonych w terminie wynosi od 2 do 8% i znacznie wzrasta u wcześniaków..
W innych przypadkach późny początek można zaobserwować od 7 dnia urodzenia do 1 do 3 miesięcy później, objawiając się zapaleniem opon mózgowych i ogniskowymi infekcjami kości i stawów, ze śmiertelnością od 10 do 15%..
Przypadki zapalenia opon mózgowo-rdzeniowych o późnym początku mogą pozostawić trwałe następstwa neurologiczne w około 50% przypadków..
W skolonizowanej matce
Z punktu widzenia matki w okresie okołoporodowym może wystąpić zapalenie błon płodowych i bakteriemia.
Możesz również rozwinąć poporodowe zapalenie błony śluzowej macicy, bakteriemię po cięciu cesarskim i bezobjawową bakteriomocz w trakcie i po porodzie..
Innymi chorobami wywoływanymi przez tę bakterię u dorosłych mogą być zapalenie opon mózgowych, zapalenie płuc, zapalenie wsierdzia, zapalenie powięzi, ropnie w obrębie jamy brzusznej i infekcje skóry..
Jednak choroba u dorosłych, nawet ciężka, zwykle nie kończy się śmiercią, podczas gdy u noworodka śmiertelność sięga 10-15%..
Starsze dzieci, kobiety niebędące w ciąży i mężczyźni
Ten mikroorganizm może również atakować starsze dzieci, kobiety niebędące w ciąży, a nawet mężczyzn..
Są to na ogół pacjenci osłabieni, gdzie S. agalactiae może powodować zapalenie płuc z ropniakiem i wysiękiem opłucnowym, septyczne zapalenie stawów, zapalenie kości i szpiku, infekcje dróg moczowych, zapalenie pęcherza moczowego, odmiedniczkowe zapalenie nerek i infekcje tkanek miękkich, od zapalenia tkanki łącznej po martwicze zapalenie powięzi.
Innymi rzadkimi powikłaniami mogą być zapalenie spojówek, zapalenie rogówki i zapalenie wnętrza gałki ocznej..
Zapobieganie
Płód można naturalnie chronić w okresie okołoporodowym. Jest to możliwe, jeśli matka ma przeciwciała IgG przeciwko specyficznemu antygenowi otoczkowemu wirusa Streptococcus agalactiae z których jest skolonizowany.
Przeciwciała typu IgG są zdolne do przenikania przez łożysko i w ten sposób je chronią.
Jeśli, przeciwnie, przeciwciała IgG obecne u matki są przeciwko innemu antygenowi otoczkowemu, innego niż typ antygenu S. agalactiae które kolonizują w tym czasie, nie ochronią one noworodka.
Na szczęście istnieje tylko dziewięć serotypów, a najczęstszym jest typ III..
Jednak położnicy zazwyczaj zapobiegają chorobom noworodków, podając matce dożylnie ampicylinę podczas porodu..
Należy to zrobić za każdym razem, gdy matka ma pozytywny wynik posiewu pochwy S. agalactiae w trzecim trymestrze ciąży (od 35 do 37 tygodnia).
Jednak ten środek zapobiegnie wczesnej chorobie noworodka tylko w 70% przypadków, mając niską ochronę przed chorobami o późnym początku, ponieważ są one głównie spowodowane czynnikami zewnętrznymi po porodzie..
W przypadku uczulenia matki na penicylinę można zastosować cefazolinę, klindamycynę lub wankomycynę..
Diagnoza
Do diagnozy idealna jest izolacja drobnoustroju z próbek, takich jak między innymi krew, płyn mózgowo-rdzeniowy, plwocina, wydzielina z pochwy, mocz..
Rośnie na agarze z krwią i agarze z granatem. W obu ma specyficzne cechy; w pierwszej obserwuje się kolonie beta-hemolityczne, w drugiej kolonie pomarańczowo-łososiowe.
Niestety 5% izolatów nie wykazuje hemolizy ani pigmentu, więc nie zostałyby wykryte tymi środkami.
Wykrywanie antygenów otoczkowych z S. agalactiae w płynie mózgowo-rdzeniowym, surowicy, moczu i czystych hodowlach jest to możliwe metodą aglutynacji lateksowej z użyciem swoistych surowic odpornościowych.
Podobnie, test wykrywania czynnika CAMP jest bardzo powszechny w celu identyfikacji gatunku. Jest to białko zewnątrzkomórkowe, które działa synergistycznie z ß-lizyną Staphylococcus aureus gdy wysiewa się prostopadle do S. agalactiae, tworząc większy obszar hemolizy w kształcie strzałki.
Inne ważne testy diagnostyczne to test hipuranowy i argininowy. Oba testy pozytywne.
Leczenie
Skutecznie leczy się penicyliną lub ampicyliną. Czasami jest zwykle łączony z aminoglikozydem, ponieważ jego podawanie razem daje efekt synergistyczny, oprócz zwiększenia spektrum działania w przypadkach zakażeń związanych z innymi bakteriami.
Bibliografia
- Współtwórcy Wikipedii. Streptococcus agalactiae. Wikipedia, wolna encyklopedia. 24 sierpnia 2018, 15:43 UTC. Dostępne pod adresem: en.wikipedia.org/ Dostęp 4 września 2018 r.
- Ryan KJ, Ray C.. Sherris. Mikrobiologia Medical, 6. wydanie McGraw-Hill, Nowy Jork, USA; 2010. s. 688-693
- Montes M, García J. Genus Streptococcus: praktyczny przegląd dla laboratorium mikrobiologicznego Enferm Infecc Microbiol Clin 2007; 25 Suplement 3: 14-20
- Koneman, E, Allen, S, Janda, W, Schreckenberger, P, Winn, W. (2004). Diagnoza mikrobiologiczna. (Wyd. 5). Argentyna, od redakcji Panamericana S.A.
- Morven E, Baker C.. Streptococcus agalactiae (Group B Streptococcus) Mandell, Douglas i Bennett's Principles and Practice of Infectious Diseases (ósme wydanie) 2015; 2 (1): 2340–2348
- Upton A. Pacjentka w ciąży z wcześniejszą ciążą z powikłaniami wywołanymi przez paciorkowce grupy B u niemowlęcia. Syndromes by Body System: PRAKTYKA Zakażenia położnicze i ginekologiczne. Choroba zakaźna (Wydanie czwarte) 2017; 1 (1): 520–522


Jeszcze bez komentarzy